- mr.amir
- بدون دیدگاه
راه اندازی تست های مولکولی جدید
فهرست مطالب
راهاندازی تستهای مولکولی جدید در آزمایشگاههای مولکولی و تشخیص طبی نیازمند برنامهریزی دقیق و اجرای مراحل مشخص است. ابتدا باید نیازمندیهای بالینی یا تحقیقاتی تعیین شوند؛ برای مثال، تشخیص یک بیماری خاص، شناسایی جهشهای ژنتیکی یا سنجش سطح بیان ژن. سپس باید تکنولوژی مناسب برای این تست انتخاب شود، مانند PCR، Real-Time PCR، دیجیتال PCR یا NGS، با در نظر گرفتن حساسیت، ویژگی، سرعت و هزینه.
در مرحله بعد، تهیه کیتها و مواد مصرفی استاندارد ضروری است. کیتها باید از تولیدکنندگان معتبر تهیه شوند و دارای گواهینامههایی مانند CE-IVD یا FDA باشند. در صورت استفاده از مواد آمادهسازی داخلی، تهیه پرایمرها، پروبها و سایر مواد باید بر اساس طراحی دقیق و بررسی اعتبار آنها صورت گیرد. طراحی پرایمرها میتواند با استفاده از ابزارهایی مانند Primer-BLAST یا Primer3 انجام شود و باید از اختصاصیت آنها برای هدف ژنتیکی موردنظر اطمینان حاصل شود.
پس از تهیه مواد، آزمایشها در مقیاس کوچک (Pilot Testing) انجام میشود. این مرحله برای بهینهسازی شرایط واکنش، تعیین دماهای مناسب دناتوراسیون و اتصال، و تعیین غلظت بهینه مواد است. از کنترلهای مثبت، منفی و بدون الگو برای ارزیابی صحت و حساسیت تست استفاده میشود. اگر دستگاه خاصی مانند ترموسایکلر یا دستگاه Real-Time PCR مورد استفاده است، کالیبراسیون آن پیش از شروع تست الزامی است.
پس از بهینهسازی، آزمایش باید اعتبارسنجی شود. این شامل بررسی حساسیت (حداقل میزان قابل شناسایی)، ویژگی (تشخیص دقیق هدف بدون باندهای غیراختصاصی)، تکرارپذیری (یکسان بودن نتایج در آزمایشهای مکرر)، و قابلیت اطمینان (قابلیت اجرا در شرایط مختلف) است. برای این کار نمونههای استاندارد یا کنترل با غلظتهای مشخص استفاده میشود. همچنین ارزیابی پایداری مواد و واکنشها در شرایط مختلف ذخیرهسازی انجام میشود.
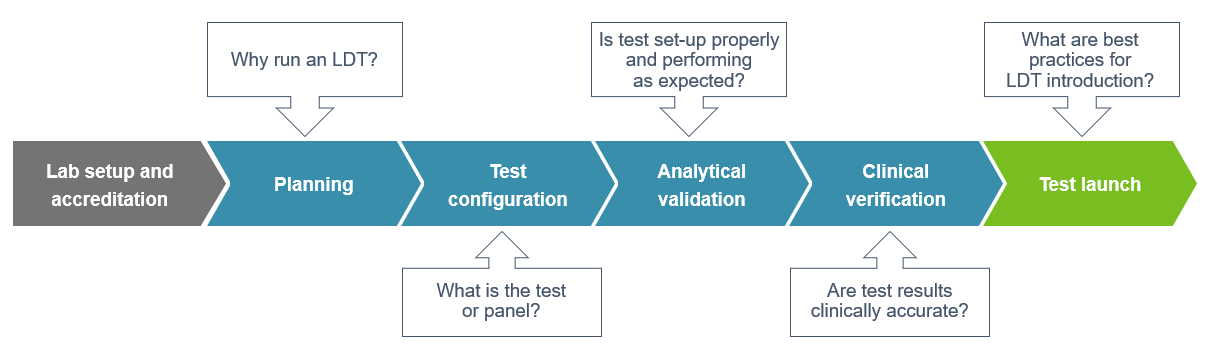
مستندسازی و تهیه پروتکلهای استاندارد عملیاتی (SOP) انجام میشود. این پروتکلها باید شامل تمامی مراحل از جمعآوری نمونه تا تحلیل نهایی باشند و به گونهای نوشته شوند که همه کارکنان آزمایشگاه بتوانند آن را بهدرستی اجرا کنند. آموزش کارکنان برای اجرای صحیح تست ضروری است و باید آنها با نحوه استفاده از دستگاهها، آمادهسازی نمونهها و تحلیل دادهها آشنا شوند.
پس از راهاندازی، نظارت مداوم بر کیفیت انجام تست ضروری است. این شامل استفاده منظم از کنترلهای داخلی و خارجی، بررسی نتایج از نظر صحت و دقت، و انجام کالیبراسیون دورهای دستگاهها است. همچنین شرکت در برنامههای ارزیابی خارجی کیفیت (EQA) برای مقایسه نتایج با سایر آزمایشگاهها، اطمینان از عملکرد صحیح تست را افزایش میدهد.
پیادهسازی تست باید با الزامات قانونی و استانداردهای بینالمللی مانند ISO 15189 همخوانی داشته باشد. رعایت این استانداردها نه تنها اعتماد بیماران و پزشکان را جلب میکند، بلکه امکان همکاریهای بینالمللی و پذیرش نتایج در سطح جهانی را نیز فراهم میسازد.
یکی دیگر از جنبههای حیاتی در راهاندازی تستهای جدید، مدیریت زنجیره تأمین و هزینهها است. برای اطمینان از پایداری انجام تست، مواد اولیه باید از تأمینکنندگان معتبر با قراردادهای طولانیمدت تهیه شوند. بهینهسازی مصرف مواد و تعیین هزینه هر تست نیز ضروری است تا آزمایشگاه بتواند خدمات خود را با قیمت رقابتی ارائه دهد و از نظر مالی پایداری داشته باشد.
در بخش عملیاتی، انتخاب مناسبترین نرمافزارهای آنالیز دادهها و مدیریت اطلاعات آزمایشگاهی (LIMS) بسیار مهم است. این نرمافزارها به مدیریت فرآیندها، ثبت دادهها، و گزارشدهی کمک میکنند. بهویژه در تستهایی که حجم زیادی از دادهها تولید میکنند، مانند NGS، استفاده از ابزارهای بیوانفورماتیک قوی الزامی است.
نکته دیگری که باید در نظر گرفت، رعایت اصول اخلاقی و حفظ محرمانگی اطلاعات بیماران است. تمامی مراحل جمعآوری و پردازش نمونهها باید مطابق با قوانین حریم خصوصی و حفاظت از دادهها انجام شود. همچنین، در مواردی که تستها شامل بررسی ژنتیکی است، دریافت رضایت آگاهانه از بیماران یا داوطلبان ضروری است.
برای توسعه و نوآوری در تستهای مولکولی، ارتباط با مراکز تحقیقاتی و دانشگاهها میتواند به بهبود فرآیندها کمک کند. این همکاریها نه تنها امکان دسترسی به دانش و فناوریهای جدید را فراهم میکند، بلکه باعث ارتقای اعتبار علمی آزمایشگاه نیز میشود.
بازبینی دورهای فرآیندها و بروزرسانی پروتکلها با توجه به پیشرفتهای علمی و تغییرات نیازهای بالینی از اهمیت ویژهای برخوردار است. این کار تضمین میکند که آزمایشگاه همچنان در خط مقدم تکنولوژی و خدمات تشخیصی باقی بماند و توانایی پاسخگویی به چالشهای جدید در حوزه سلامت و پژوهش را داشته باشد.
شرکت ماناتک به عنوان شرکت مولکولی در پیشبرد تحقیقات بالینی و پزشکی به شمار میآید و در توسعه، اعتبارسنجی، و بهکارگیری تستهای آزمایشگاهی جدید برای آزمایشگاههای تشخیص پزشکی و مولکولی نقشی کلیدی دارد. ماناتک متخصص در ارائه تستهای پیشرفته برای تشخیص دقیق و زودهنگام است و از تکنولوژیهایی مثل سکانسدهی نسل جدید (NGS) و ویرایش ژن (CRISPR) بهره میبرد.
این شرکت همچنین خدمات مشاورهای و آموزشی را برای بهروز کردن کارکنان آزمایشگاهی و پزشکان در خصوص استفاده از این تکنولوژیهای نوین ارائه میدهد. ماناتک هدفش را بر افزایش قابلیتهای تشخیصی و تحقیقاتی در آزمایشگاهها قرار داده تا به درمانهای هدفمند و تحقیقات دقیقتر کمک کند، و در نتیجه بیماران از روشهای تست سریعتر و دقیقتر بهرهمند شده و کیفیت مراقبتهای بهداشتی بهبود مییابد.
شرکت ماناتک با فراهم آوردن تکنولوژیهای پیشرفته و نوآورانه، راهکارهای تشخیصی را به سطح بالاتری از حساسیت و سرعت میرساند. تلاشهای این شرکت در بخش آزمایشگاهی به ارتقای تواناییهای بالینی برای شناسایی سریعتر بیماریها و اختلالات مختلف کمک شایانی کرده و در راستای به کارگیری تشخیصهای مبتنی بر شخصیسازی و تحقیقات هدفمند، سهم به سزایی دارد.
ماناتک، در ادغام دادهها و تحلیلهای مولکولی، پیشتاز محسوب میشود و با ارائه دادههای دقیق و قابل اعتماد، پزشکان را در تصمیمگیریهای کلینیکال و انتخاب درمانهای شخصیسازی شده یاری میکند. با توجه به اینکه بیماریهای کمیاب و شرایط پزشکی پیچیده نیازمند توجه ویژهای در تشخیص و درمان هستند، تعهد ماناتک به تحقیقات گسترده و بهبود مداوم آزمایشات، میتواند نقش مهمی در ارائه راهحلهای درمانی بهروز و موثر ایفا کند.
علاوه بر این، ماناتک با حمایت از آموزش علمی و تبادل دانش فنی، یک محیط همکاری پویا و نوآور را میسازد که به برترینهای عرصه تحقیقات سلامت کمک میکند تا دستاوردهای علمی خود را به مرحله اجرا برسانند. این شرکت با ایجاد پلهای ارتباطی بین تحقیقات آکادمیک و کاربردهای بالینی، زمینهساز تغییرات پایدار و مثبت در صنعت مراقبتهای بهداشتی است.
برای راه اندازی و ستاپ تست های جدید در آزمایشگاه خود با کارشناسان ما در شرکت ماناتک در تماس باشید.
چقدر این پست مفید بود؟
روی یک ستاره کلیک کنید تا به آن امتیاز دهید!
میانگین امتیاز 0 / 5. تعداد آرا: 0
تا الان رای نیامده! اولین نفری باشید که به این پست امتیاز می دهید.